“นี่มันโรงพยาบาลนะ ไม่ใช่เซเว่นฯ”
นึกจะมาเวลาไหนก็ได้ ให้มาใหม่ในวันพรุ่งนี้” เป็นคำพูดที่คนไข้บอกกับนักข่าวว่าหมอคนหนึ่งพูดกับตนในช่วงกลางคืนของวันที่ 18 ตุลาคม 2561 หลังจากที่เลิกงานแล้วไปตรวจที่ห้องฉุกเฉินของโรงพยาบาลประจำอำเภอแห่งหนึ่ง เพราะมีอาการปวดศีรษะมาก โดยที่ก่อนหน้านี้ได้ซื้อยาจากร้านขายยามากินแล้วยังไม่ดีขึ้น
เธอจึงรู้สึกว่าถูกไล่ตะเพิดออกมาจากโรงพยาบาล
ในวันนั้นคงเป็นเรื่องเป็นราวจนพยาบาลต้องเข้าไปไกล่เกลี่ยคนไข้กับญาติถึงหน้าโรงพยาบาล และในวันต่อมาก็บานปลายใหญ่โตในสังคมออนไลน์
ความขัดแย้งระหว่างหมอกับคนไข้เป็นวัตถุไวไฟ—จุดปุ๊บติดปั๊บในโซเชียลมีเดีย
ดังนั้นพออ่านข่าวนี้จบ อย่างแรกที่ผมทำคือ ‘รอ’ ฟังคำชี้แจงจากอีกฝั่งหนึ่งก่อนที่จะคอมเมนต์ลงไป เพราะเรามักจะแสดงความเห็นจากประสบการณ์ที่ผ่านมา ซึ่งอาจไม่ตรงกับเหตุการณ์ที่เกิดขึ้นนี้ก็ได้ และเนื่องจากความเร็วของการสื่อสารมักจะทำให้เราได้รับข้อมูลไม่รอบด้าน ส่งผลให้เกิดอคติในการเลือกอยู่ข้างใดข้างหนึ่งตั้งแต่ต้น
(ถึงกระนั้นเราต่างก็เป็นปุถุชนคนธรรมดาที่ศีลอยู่ในปาก สากอยู่ในมือ ต้องยอมรับกันตรงๆ ว่าผมก็เผลอเลือกข้างไปแล้วเหมือนกัน เพียงแต่ทดเอาไว้ในใจ ไม่คอมเมนต์ออกมา)
ความขัดแย้งระหว่างหมอกับคนไข้เป็นวัตถุไวไฟ—จุดปุ๊บติดปั๊บในโซเชียลมีเดีย
จนกระทั่งตอนบ่ายของวันที่ 19 ตุลาคม รองผู้อำนวยการฝ่ายการแพทย์ของโรงพยาบาลจึงออกมา “น้อมรับความผิด” พร้อมชี้แจงว่าคนไข้คนดังกล่าวเข้ามารักษาด้วยอาการปวดศีรษะและไอมา 2-3 วัน ส่วนหมอคนที่เป็นข่าวก็กำลังป่วยอยู่และรู้สึกเครียดกับผู้ป่วยฉุกเฉินที่เข้ามารับบริการจำนวนมาก ทำให้เกิดความผิดพลาดในการสื่อสารขึ้น
ทางโรงพยาบาลยังแจกแจงด้วยว่าผู้ป่วยฉุกเฉินที่ว่านั้นประกอบด้วยคนไข้โรคหลอดเลือดสมองสองราย ต้องใส่ท่อช่วยหายใจ คนไข้โรคหัวใจขาดเลือดหนึ่งราย คนไข้โรคกระดูกต้นคอทับเส้นประสาทจนเป็นอัมพาตทั้งตัวหนึ่งราย คนไข้มีแผลเปิดสองราย และคนไข้โรคความดันโลหิตสูง รวมคนไข้วิกฤตหกราย และยังมีคนไข้เร่งด่วนแต่ไม่วิกฤตอีก 4-5 ราย
ถึงตอนนี้ใครที่คันไม้คันมืออยากตำหนิหมอก็สามารถแสดงความเห็นได้เต็มเหนี่ยวแล้ว (แต่ความเดือดอาจจะไม่พลุ่งพล่านเหมือนตอนอ่านข่าวชิ้นแรก) เป็นต้นว่า “ไม่เหมาะสมที่พูดกับคนไข้แบบนี้” “ถึงแม้จะตรวจคนไข้จำนวนมาก แต่ก็ควรควบคุมอารมณ์ให้มากกว่านี้” หรืออยากจะเสนอแนะให้หมอลาออกว่า “ถ้าไม่อยากตรวจคนไข้ก็น่าจะลาออกไปทำอาชีพอื่นดีกว่า” หรืออยากจะเรียกร้องให้หมอคนดังกล่าวออกมาขอโทษหรือแสดงความรับผิดชอบต่อเหตุการณ์ที่เกิดขึ้นอย่างไรก็ย่อมได้
จะมีก็แต่บางคนที่อยากจะเปลี่ยนสระ “ออ” ในคำว่า “หมอ” เป็นสระ “อา” อย่างในคอมเมนต์ ผมกลับเห็นว่าการคอมเมนต์โดยใช้อารมณ์แบบนี้ ก็อาจไม่ต่างจากที่เรารู้สึกว่าหมอคนนั้นใช้อารมณ์ในการรักษา
…
ผมเองก็เห็นว่าการที่พูดออกไปอย่างนั้นมีแต่ผลเสียตามมา หมอแทบไม่ได้อะไรเลยนอกจากได้ระบายความคับข้องใจที่มีต่อคนไข้ออกไป ทั้งที่คาดเดาได้ไม่ยากว่าจริงๆ แล้วหมอคนนั้นต้องการสื่อสารกับคนไข้ว่า “อาการแบบนี้ไม่ได้ฉุกเฉินเร่งด่วนจนต้องมาโรงพยาบาลในเวลากลางคืน” เพราะที่โรงพยาบาลชุมชน ช่วงนอกเวลาราชการมีเฉพาะหมอเวรทำงานอยู่เพียงคนเดียวตลอดคืน (16 ชั่วโมง) ทำหน้าที่ดูแลคนไข้ทั้งโรงพยาบาล ไม่ว่าจะเป็นคนไข้ที่ห้องอุบัติเหตุฉุกเฉิน คนไข้ที่นอนรักษาตัวในโรงพยาบาล คนไข้ท้องแก่ใกล้คลอด รวมถึงถ้ามีคนเสียชีวิตผิดธรรมชาติก็ต้องออกไปชันสูตรนอกโรงพยาบาลอีก จึงควรสำรองหมอเวรไว้สำหรับกรณีมีคนไข้ฉุกเฉินเร่งด่วนถึงแก่ชีวิตเท่านั้น
โรงพยาบาลชุมชน ช่วงนอกเวลาราชการมีเฉพาะหมอเวรทำงานอยู่เพียงคนเดียวตลอดคืน (16 ชั่วโมง) ทำหน้าที่ดูแลคนไข้ทั้งโรงพยาบาล
ถ้าเป็นโรงพยาบาลประจำอำเภอใหญ่หน่อย ก็อาจมีหมออยู่เวรเพิ่มเป็นสองคน แยกหน้าที่กันดูแลระหว่างผู้ป่วยนอกกับผู้ป่วยใน แต่ก็ไม่สามารถรองรับคนไข้ได้ทุกรายเหมือนในช่วงเวลาราชการอยู่ดี
นอกจากนี้บางโรงพยาบาลยังไม่มีเจ้าหน้าที่ห้องปฏิบัติการ/ห้องแล็บอยู่เวรนอกเวลาราชการ ทำให้เจาะเลือดและตรวจปัสสาวะไม่ได้ ไม่มีเจ้าหน้าที่เอกซเรย์ขึ้นเวร ทำให้ไม่สามารถส่งเอกซเรย์นอกเวลาราชการได้ ด้วยบุคลากรและทรัพยากรที่จำกัดจึงทำให้โรงพยาบาลไม่เหมือนร้านสะดวกซื้อที่หิวเมื่อไรก็แวะมา—สะดวกมาโรงพยาบาลตอนไหนก็ได้ ทว่าการเปรียบเทียบโรงพยาบาลเช่นนี้กลับลดทอนใจความสำคัญที่ตั้งใจจะสื่อ จนกลายเป็นความขัดแย้งไปในที่สุด
…
ส่วนสาเหตุที่ผมคาดเดาได้ไม่ยากก็เพราะการมาใช้บริการโดยไม่จำเป็นของคนไข้เป็นสิ่งที่หมอทุกคนเคยมีประสบการณ์ร่วมกัน (ผมหมายถึงในภาพรวมนะครับ ไม่ได้เจาะจงกับเหตุการณ์ที่เกิดขึ้นเพราะไม่ทราบรายละเอียดของคนไข้คนดังกล่าว) เพียงแต่ไม่ได้ปริปากบ่นออกมาเสียงดังเท่านั้น เพราะเมื่อเดือนกันยายนที่ผ่านมา แฟนเพจ ‘แพทยสภา’ ได้เสนอข้อมูลว่าประเทศไทยมีผู้ใช้บริการห้องฉุกเฉิน (ER) มากถึง 35 ล้านครั้งต่อปี แต่ผู้ป่วย 60 เปอร์เซ็นต์กลับเป็นผู้ป่วยไม่ฉุกเฉิน!
พูดอีกอย่างก็คือมีคนไข้เพียง 4 คนจากทั้งหมด 10 คนเท่านั้นที่มีความจำเป็นต้องเข้ารับบริการที่ห้องฉุกเฉิน ถ้าไม่ได้รับการรักษาอย่างทันท่วงทีก็อาจพิการหรือเสียชีวิตได้ ส่วนอีก 6 คนไม่ได้เจ็บป่วยรุนแรง สามารถรักษาตามอาการด้วยตัวเองเบื้องต้น สังเกตอาการที่บ้านและมาตรวจที่โรงพยาบาลในวันถัดไปได้ แต่กลับมาใช้บริการที่ห้องฉุกเฉิน ส่งผลให้ห้องฉุกเฉินแออัด หมอและพยาบาลดูแลได้ไม่ทั่วถึง ส่วนคนที่ยังไม่ถึงคิวตรวจก็รอนานจนหมดความอดทนและกระทบกระทั่งกับเจ้าหน้าที่ของโรงพยาบาลเป็นประจำ
หากย้อนกลับไปดูคนไข้ที่ห้องฉุกเฉินในวันนั้นตามที่รองผู้อำนวยการแจกแจงไว้อีกครั้ง ถ้าผมเป็นหมอเวรในวันนั้นก็คงรีบเร่งรักษาคนไข้แข่งกับเวลาจนเกิดความเครียดเหมือนกัน เพราะแต่ละโรคต้องยื้อยุดกับความตายและยังป่วยในเวลาไล่เลี่ยกันอีก พอถึงคิวคนไข้ปวดศีรษะที่เป็นข่าวเข้ามาตรวจ (ก่อนคนไข้จะเข้ามาพบหมอ ต้องผ่านการซักประวัติและตรวจสัญญาณชีพจากพยาบาลหรือเจ้าหน้าที่คัดกรองก่อนแล้ว) หมอเวรคงพิจารณาแล้วว่าอาการไม่ได้ร้ายแรง จึงนัดมาตรวจอย่างละเอียดในเวลาราชการ
พร้อมกับคำพูดที่คนทั้งประเทศได้รับรู้โดยทั่วกัน
…
“ทำไมถึงมาโรงพยาบาลเวลานี้” อาจอ่านแล้วเหมือนผมกำลังหงุดหงิดคนไข้ไม่ต่างจากประโยคที่เป็นข่าว แต่ถ้าได้มานั่งฟังอยู่ข้างคนไข้อาจได้ยินน้ำเสียงของผมเต็มไปด้วยความพยายามที่จะทำความเข้าใจมากกว่า ถ้าพอจะมีเวลา ผมมักถามคนไข้ที่จัดอยู่ในประเภทคนไข้ทั่วไป ซึ่งในมุมมองของหมอแล้ว “ไม่จำเป็น” ต้องมาตรวจที่ห้องฉุกเฉินว่า ความจริงแล้วเขามี “ความจำเป็น” อย่างไรถึงได้มาใช้บริการในตอนนั้น โดยคำตอบที่ได้พอจะแบ่งออกเป็น 3 กลุ่ม คือ
- กลุ่มคนไข้ที่มีความกังวล วิตกว่าอาการที่เป็นอยู่จะเป็นอันตรายร้ายแรง คนไข้ที่ตัดสินใจมาโรงพยาบาลช่วงหัวค่ำก็มักจะกลัวว่า พอตกดึกอาการจะเป็นเยอะขึ้นเลยมาหาหมอตั้งแต่เนิ่นๆ หรือเป็นพ่อแม่ผู้ปกครองที่กังวลต่ออาการเจ็บป่วยของบุตรหลานตัวเอง เพราะเวลาเด็กป่วยจะมีความเปลี่ยนแปลงแย่ลงอย่างเห็นได้ชัด ในขณะที่ผู้ปกครองเองก็ยังไม่มีประสบการณ์ในการดูแลเด็กป่วยมากพอ
- กลุ่มคนวัยทำงาน มักจะมาโรงพยาบาลช่วงเลิกงาน คืออดทนต่ออาการเจ็บป่วยมาทั้งวันแล้วเพิ่งจะว่างมาโรงพยาบาล หรือไม่ก็มาช่วงก่อนจะเข้ากะถัดไป คือป่วยไปทำงานกะดึกไม่ไหว เลยต้องมาโรงพยาบาลเพื่อขอใบรับรองแพทย์ไปยืนยันกับที่ทำงาน แต่กลุ่มนี้มักจะมีทั้งคนที่ป่วยจริงและป่วยหลอกปะปนกันจนเป็นที่ระแวงสงสัยของหมอประจำ เช่น คนที่ไม่ได้ป่วยแต่ต้องการใช้สิทธิ์ลาป่วยก็มักจะเล่าประวัติไม่สอดคล้องกันกับการตรวจร่างกายของหมอ
นอกจากนี้ กลุ่มผู้ป่วยสูงอายุที่ต้องพึ่งพิงคนวัยทำงานในการเดินทางก็มักจะต้องมาตอนกลางคืน เพราะไม่มีคนพามาตรวจตอนกลางวัน
- กลุ่มที่ไม่ทราบว่ามีการแบ่งระดับความฉุกเฉินเร่งด่วน พอเห็นว่าตนเองจำเป็นต้องมาโรงพยาบาลก็เดินทางมาโรงพยาบาลในเวลานั้นเลย ซึ่งในระยะหลังมานี้ โรงพยาบาลของผมได้พยายามทำความเข้าใจกับคนไข้ประเภทนี้ด้วยการจัดทำป้ายชี้แจงการจัดลำดับคิวรอตรวจตามความเร่งด่วนไว้หน้าห้องฉุกเฉิน หากผู้ป่วยมีอาการไม่รุนแรง ตรวจวัดสัญญาณชีพแล้วปกติ ก็จะจัดอยู่ในกลุ่มผู้ป่วยทั่วไป ต้องรอจนกว่าหมอจะตรวจผู้ป่วยที่ “ฉุกเฉินกว่า” แล้วเสร็จ ถึงจะได้รับการตรวจ จึงใช้เวลารอตรวจประมาณหนึ่งชั่วโมง และจะได้ตรวจกับพยาบาล รับยาไปรับประทานเบื้องต้นก่อน แล้วนัดมาตรวจกับหมออีกรอบหนึ่ง
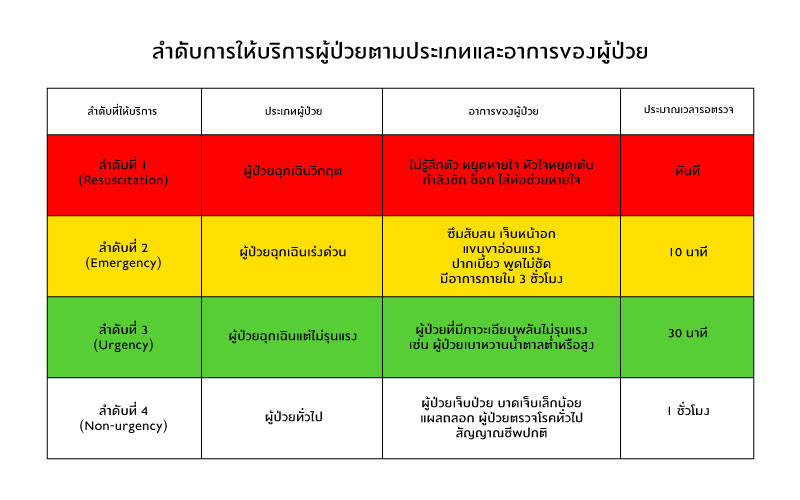
หมายเหตุ: สีในตารางใช้เรียกแทนประเภทผู้ป่วย เพื่อสื่อสารกันระหว่างบุคคลากรในห้องฉุกเฉิน
…
อ่านดูเหมือนพวกผมกำลังบอกปัดหน้าที่อยู่ใช่ไหมครับ แต่ถ้ายึดตามวัตถุประสงค์ของการเปิดห้องอุบัติเหตุ-ฉุกเฉินตลอด 24 ชั่วโมงแล้ว การที่โรงพยาบาลรัฐรับตรวจผู้ป่วยทั่วไปอาจถือเป็นการทำเกินหน้าที่เสียด้วยซ้ำ ผมขอยกตัวอย่างการให้บริการห้องฉุกเฉินในประเทศพัฒนาแล้วและมีระบบสวัสดิการพื้นฐานด้านสุขภาพเช่นเดียวกับประเทศไทย ซึ่งก็คือประเทศอังกฤษ ดังนี้
เว็บไซต์ของระบบบริการสุขภาพแห่งชาติหรือ NHS (ถ้าจะเทียบกับประเทศไทยก็คือสำนักงานหลักประกันสุขภาพถ้วนหน้า หรือ สปสช.) ระบุชัดเจนว่าห้องอุบัติเหตุฉุกเฉินซึ่งบริการตลอด 24 ชั่วโมง จะตรวจเฉพาะโรคที่ฉุกเฉินถึงแก่ชีวิตเท่านั้น อาทิ ซึม สับสน แน่นหน้าอก หายใจติดขัดเลือดไหลไม่หยุด ภาวะแพ้รุนแรง แผลไหม้รุนแรง โรคหลอดเลือดสมอง อุบัติเหตุรุนแรง ซึ่งก็คล้ายกับคนไข้ประเภทฉุกเฉินวิกฤตของไทย
หากอาการรุนแรง แต่ไม่ถึงขั้นถึงแก่ชีวิต คนไข้ก็จะถูกส่งไปตรวจที่ศูนย์การรักษาเร่งด่วน (urgent treatment center) หรือหน่วยอุบัติเหตุขนาดเล็ก (minor trauma unit) ที่ตั้งอยู่ใกล้เคียงแทน แต่อาจต้องรอเวลาเข้าไปใช้บริการ เพราะถึงแม้หน่วยงานนี้จะเปิดทุกวัน แต่จะให้บริการอย่างน้อย 12 ชั่วโมงต่อวัน ไม่ได้เปิดตลอดเหมือนห้องฉุกเฉิน
ทว่าถ้าอาการไม่ได้เป็นรุนแรง ถึงคนไข้จะเดิน (walk in) เข้าไปในศูนย์การรักษาเร่งด่วนแล้ว ก็จะไม่ได้รับการตรวจ แต่จะได้รับคำแนะนำให้นัดไปตรวจกับหมอเวชปฏิบัติทั่วไป (GP) ตามคลินิกอีกที ซึ่งวันนัดอาจนานเป็นสัปดาห์เลยก็ได้
จากการสำรวจในปี 2560 ที่ผ่านมา คนไข้จำนวน 1 ใน 5 ต้องรอประมาณ 1 สัปดาห์กว่าจะได้ตรวจกับหมอ ในขณะที่ระยะเวลารอตรวจเฉลี่ยอยู่ที่ 13 วัน เพิ่มขึ้นมาจากปี 2558 ถึง 4 เท่าตัว
นั่นหมายความว่าผู้ป่วยทั่วไปในอังกฤษจะต้องดูแลตัวเองเบื้องต้นไปพลางก่อนจนกว่าจะถึงวันนัด บางทีพอถึงเวลานั้น โรคหลายโรค เช่น หวัด ไข้ ไอ เจ็บคอก็อาจทุเลาลงไปจนไม่จำเป็นต้องไปพบหมอแล้วก็ได้ ส่วนการไป “ห้องฉุกเฉินไม่ใช่ทางเลือกทดแทนการนัดตรวจกับหมอ GP” (ประโยคในเครื่องหมายคำพูดนี้ ผมแปลมาจากเว็บไซต์ของ NHS) ทั้งนี้ NHS จะมีสายด่วน 111 ให้คนไข้โทรปรึกษาก่อน ซึ่งจะมีเจ้าหน้าที่ที่ผ่านการอบรมสามารถให้คำแนะนำในการดูแลตัวเองเบื้องต้น เชื่อมต่อไปยังพยาบาล หมอและหมอฟัน และนัดหมายการตรวจกับหมอ GP ให้ รวมทั้งส่งรถฉุกเฉินออกไปรับคนไข้ได้หากมีความจำเป็น
ผู้ป่วยทั่วไปในอังกฤษจะต้องดูแลตัวเองเบื้องต้นไปพลางก่อนจนกว่าจะถึงวันนัด บางทีพอถึงเวลานั้น โรคหลายโรคก็อาจทุเลาลงไปแล้ว
อย่างไรก็ตามปัญหา ‘ความฉุกเฉิน’ ที่ไม่เท่ากันระหว่างหมอกับคนไข้ในอังกฤษก็ยังเกิดขึ้นเช่นกัน นั่นคือผู้ป่วยที่มาใช้บริการห้องฉุกเฉินทั้งที่อาการนั้นสามารถรักษากับหมอ GP ได้อยู่ที่ 4% หากเปรียบเทียบในกลุ่มประเทศยุโรปด้วยกันจะอยู่ระหว่างค่าต่ำที่สุด 3% ในเยอรมนี และสูงที่สุด 10% ในสวีเดน และมีการศึกษาพบว่า ภาวะวิตกกังวล ความต้องการคำแนะนำเพื่อทำให้วางใจขึ้น (reassurance) หรือความเชื่อว่าอาการป่วยจำเป็นต้องใช้ทรัพยากรของโรงพยาบาล เช่น ต้องการเอกซเรย์ คือสาเหตุสำคัญที่ทำให้คนไข้ที่ป่วยเป็นโรคไม่เร่งด่วนมารับบริการที่ห้องฉุกเฉิน และผู้ป่วยมากกว่า 1 ใน 3 ต้องการพบหมอให้เร็วที่สุดเท่าที่จะเป็นไปได้
…
โดยสรุป ถึงแม้ว่าประโยคที่เป็นข่าวจะได้ใจฝั่งบุคลากรทางแพทย์ โดยเฉพาะหมอและพยาบาลที่ทำงานในห้องอุบัติเหตุ-ฉุกเฉินไปเต็มๆ แต่การเปรียบเทียบในลักษณะนี้กลับทำให้คนไข้และคนทั่วไปเข้าใจผิดว่าหมอปฏิเสธที่จะตรวจรักษาคนไข้ แทนที่จะได้สื่อสารกับคนไข้ว่าอาการเป็นอย่างไร จำเป็นหรือไม่จำเป็นต้องมาตอนกลางคืน ถ้าป่วยอย่างนี้ขึ้นมาอีก มีอาการอะไรบ้างที่ต้องรีบมาห้องฉุกเฉิน ผมเองก็เคยตกอยู่ในสภาวะความเครียดเช่นนั้น เคยหงุดหงิดแบบเดียวกันนี้แต่ไม่ได้พูดออกไป หรือเปลี่ยนเป็นการถามถึงเหตุผลอย่างที่เล่าไปตอนกลางบทความแทน บางครั้งก็ได้เข้าใจคนไข้มากขึ้น แต่บางครั้งก็เพียงยืดเวลาให้หัวเย็นลงพอดี แล้วก้มหน้าก้มตาตรวจคนไข้ต่อ
“นี่ห้องฉุกเฉินนะ ไม่ใช่เซเว่นฯ” ผมอยากจะขออนุญาตเจ้าของประโยคปรับเปลี่ยนบางถ้อยคำ เพื่อเปิดโอกาสให้เกิดการแลกเปลี่ยนแนวทางการแก้ปัญหา “ความไม่ฉุกเฉิน” ในห้องแห่งความ “ฉุกเฉิน” โดยเฉพาะในเชิงระบบสาธารณสุขว่า
อย่างน้อยระหว่างหมอกันคนไข้ เราจะพบกันครึ่งทางได้อย่างไรบ้าง
Tags: การแพทย์, โรงพยาบาล, ผู้ป่วย, แพทย์, ห้องฉุกเฉิน, สาธารณสุข