ในหมู่มวลของโรคที่คนไทยเป็นกันบ่อยๆ โรคเบาหวานดูจะเป็นหนึ่งในโรคยอดฮิต และไม่เพียงความหนักของโรคที่บังคับให้คนต้องดูแลตัวเองเท่านั้น แต่การเป็นโรคเบาหวานในคนหนึ่งคนยังต้องแลกมาด้วย ‘ต้นทุน’ ที่สูงลิ่ว เพื่อจ่ายค่ารักษาพยาบาล
อย่างไรก็ตาม สำหรับผู้ที่เป็นเบาหวานบางราย ไม่ได้หมายความว่าเขาต้องกินหวานมากจนเป็นโรค เพราะในบางคนแม้จะดูแลตัวเองดีเท่าไร ก็ยังคงมีโอกาสเป็นโรคเบาหวานได้เช่นกัน โดยเฉพาะโรคเบาหวานชนิดที่ 1 ที่ไม่ได้เกิดจากพฤติกรรมการกิน แต่เกิดจากเซลล์ตับอ่อนถูกทำลาย โดยภูมิคุ้มกันของร่างกายทำให้ขาดอินซูลิน จนกลายเป็นโรคเบาหวานชนิดที่ 1 ในที่สุด
บทสัมภาษณ์นี้จะพาไปฟังคำบอกเล่าของผู้ป่วยและครอบครัวของผู้ป่วยโรคเบาหวานชนิดที่ 1 ในวันที่พวกเขาต้องดูแลตัวเองมากขึ้น ฉายภาพการใช้ชีวิต ภาระที่ต้องเผชิญกับคำถามที่ว่า พวกเขายังจะสามารถกลับมาใช้ชีวิตเหมือนปกติ ที่มีฝันและเส้นทางของตัวเองเหมือนเดิมได้หรือไม่ 
ผู้ป่วยโรคเบาหวานชนิดที่ 1 ไม่ได้เป็นเพราะไม่ดูแลตัวเอง
“ลูกสาวผมใช้ชีวิตปกติเลย กินแบบระมัดระวังด้วยซ้ำ เพราะคุณแม่คุมเรื่องโภชนาการอย่างดี น้องน้ำหนักต่ำกว่าเกณฑ์ด้วยซ้ำ ไม่ได้ติดของหวานเกินกว่าเด็กทั่วไป แปลว่าน้องใช้ชีวิตดีมาตลอด ไม่คิดว่าจะมาเป็น”
นี่เป็นคำบอกเล่าของ ธนกฤต ปิ่นเจริญ คุณพ่อผู้มีลูกสาววัย 11 ปี ป่วยเป็นโรคเบาหวานชนิดที่ 1 คำบอกเล่านี้ชี้ว่า โอกาสในการเป็นเบาหวานชนิดที่ 1 ไม่ได้ผูกติดอยู่กับมุมมองที่ว่า เป็นเบาหวานแปลว่า ผู้ป่วยคนนั้นไม่ดูแลสุขภาพ เพราะแม้ครอบครัวจะดูแลอย่างดี แต่ยังคงมีโอกาสที่โรคนี้จะถามหาอยู่เสมอ
ธนกฤตเริ่มเห็นความผิดปกติหลังพบว่า ลูกสาวปัสสาวะในช่วงกลางคืนถี่และถี่มากขึ้นเรื่อยๆ รอบโถสุขภัณฑ์มีมดตอม ขณะเดียวกันก็เริ่มมีอาการอ่อนเพลีย และร่างกายซูบผอมแม้จะกินอาหารในปริมาณปกติก็ตาม
“จนท้ายที่สุด เขาก็อ่อนเพลียจนไม่มีแรงเลยพาไปพบแพทย์ที่จังหวัดฉะเชิงเทรา ที่โรงพยาบาลรวมแพทย์ บังเอิญว่าคุณหมอเวรที่อยู่วอร์ดเด็กเป็นคุณหมอที่จบด้านต่อมไร้ท่อโดยเฉพาะ คุณหมอเลยจับตรวจเลือดเช็กน้ำตาล ค่าออกมาเป็น 400 กว่า คุณหมอสันนิษฐานตั้งแต่แรกว่า น่าจะเป็นเบาหวานชนิดที่ 1 และสรุปผลออกมาก็เป็นจริงๆ” ธนกฤตเล่า
สถานการณ์ที่เกิดขึ้นกับเด็กวัย 11 ปี ไม่แตกต่างกับสิ่งที่เกิดขึ้นกับ วรมล หอมอบ ที่พบว่าตนเองเป็นโรคเบาหวานชนิดที่ 1 ในวัย 18 ปี ด้วยบริบทที่หลายคนแทบจะไม่นึกฝันเลยว่าจะเป็นเธอ ด้วยนิสัยดูแลตัวเองเป็นพิเศษ ยังไม่นับรวมความฝันที่เธออยากจะเรียนแพทย์รักษาคน
“เริ่มวินิจฉัยตอนอายุ 18 ปี ก่อนหน้านั้นใช้ชีวิตปกติเลย ไม่ได้กินหวานเยอะ เป็นคนกินน้อยและผอมมากด้วย ช่วงที่มีอาการคือตอนปิดเทอม ม.6 รู้สึกเพลียมาก หิวน้ำบ่อย ปัสสาวะบ่อย และน้ำหนักลดลงไปประมาณ 2-3 กิโลกรัมภายในเดือนเดียว รู้สึกเพลียจนทำงานไม่ค่อยไหว คุณแม่เลยพาไปหาหมอที่โรงพยาบาล ตรวจเจอน้ำตาลสูงและมีภาวะเลือดเป็นกรด (DKA) ตอนแรกแอดมิตห้อง ICU จากนั้นก็ตรวจเลือดหาค่าแอนติบอดีจนพบว่า เป็นเบาหวานชนิดที่ 1
“เราตกใจมาก เพราะเราผอมมากและกินเหมือนเด็กปกติทั่วไป แอบงงว่าทำไมเราถึงเป็น รู้สึกเหมือนไม่ใช่เรื่องจริง ตื่นมาก็ยังหวังว่าจะไม่เป็น ตกใจและแอบร้องไห้กับแม่ ตอนแรกบอกเพื่อนสนิทแค่คนเดียว เพราะกลัวและอาย ไม่อยากให้ใครรู้ เข้าใจไปเองว่ามันเป็นโรคของผู้สูงอายุหรือคนที่พฤติกรรมการกินไม่ดี แต่โชคดีที่มาเป็นตอนอายุ 18 ปี ซึ่งเป็นช่วงปิดเทอมพอดี เลยไม่ต้องเจอคนเยอะเหมือนเด็กๆ ที่ต้องไปโรงเรียนแล้วอาจจะโดนเพื่อนล้อ”
ไม่เพียงแต่สภาพร่างกายของผู้ป่วยเบาหวานชนิดที่ 1 เท่านั้น ที่ต้องเผชิญกับความไม่มั่นคง แต่ยังรวมถึงสภาพจิตใจของพวกเขา และผู้ดูแลข้างกายอย่างพ่อแม่อีกด้วย
ธนกฤตเล่าว่า ลูกสาวของตนเผชิญกับการถูกล้อเลียนภายในโรงเรียนในช่วงแรกๆ ด้วยภาพจำที่หลายคนมองว่า ผู้ป่วยไม่ดูแลสุขภาพ ซึ่งกระทบจิตใจของลูกสาวตนอย่างมาก ขณะที่วรมลก็ตกอยู่ในความกังวลกับการที่ใครต่อใครจะมารับรู้ว่าเธอป่วยเป็นโรคนี้
ทว่าสิ่งที่ต้องคิดให้หนักมากกว่ามุมมองของสังคมต่อผู้ป่วยโรคเบาหวานชนิดที่ 1 คือพวกเขาจะอยู่อย่างไรให้ได้กับโรคนี้ไปจนสุดทาง ยังคงใช้ชีวิต หายใจอยู่ร่วมกับโรคนี้ได้โดยไม่ต้องละทิ้งตัวตน ความฝันของตัวเองไป
ใช้ชีวิตอยู่ให้ได้กับโรคนี้
การทำใจเผชิญกับโรคว่ายากแล้ว แต่การใช้ชีวิตกับโรคนั้นมีความท้าทายยิ่งกว่า หลังคำวินิจฉัยของแพทย์ประจักษ์ชัดว่าเป็นโรคเบาหวานชนิดที่ 1 ทั้งผู้ป่วยหรือแม้กระทั่งคนใกล้ชิดต้องปรับเปลี่ยนพฤติกรรมบางอย่างทันที โดยเฉพาะการกิน และกิจวัตรประจำวันที่ต้องเดินหน้าแบบมี ‘ดีเทล’ มากขึ้น
หลังรู้อาการของตนเอง วรมลหยุดร้องไห้กับแม่และยับยั้งความตกใจเพื่อเริ่มต้นดูแลตัวเองตามแพทย์สั่งทุกประการ จากคนกินน้อยต้องเปลี่ยนเป็นกินให้ครบ 3 มื้อและตรงเวลา จากเดิมที่กินแค่ 2 มื้อ ค่อยปรับนิสัยการกินให้ดีขึ้น เช่น หันมากินข้าวไม่ขัดสี และเริ่มทำอาหารกินเอง ที่สำคัญวรมลต้องคำนวณปริมาณคาร์โบไฮเดรตในอาหารแต่ละมื้อ วางแผนไว้ในใจว่าจะกินอะไรบ้าง เพื่อคำนวณอินซูลินที่จะฉีดตามเข้าไปในร่างกายหลังมื้ออาหารจบลง
“ช่วงแรกๆ เราจะใช้อุปกรณ์ที่เรียกว่าปากกาฉีดอินซูลินอยู่ เวลาไปกินข้าวกับเพื่อน เราก็จะถามเขาเลยว่าหลังจากมื้อนี้แล้วจะไปกินอะไรต่อไหม จะได้คำนวณอินซูลินเผื่อเอาไว้เลย”
วรมลยังคงใช้ชีวิตตามปกติ เธอไม่จำเป็นต้องงดของหวานด้วยการเมินร้านกาแฟหรือร้านเบเกอรี การปฏิเสธอาหารจะเกิดขึ้นก็ต่อเมื่อเธอไม่สามารถคำนวณปริมาณน้ำตาลจากเมนูนั้นได้ ดังนั้นทุกอย่างที่เธอกินต้องมี ‘ดีเทล’ ได้แก่ ส่วนประกอบในฉลากและองค์ประกอบต่างๆ ในอาหาร
“เราจะค่อนข้างเนิร์ดกับเรื่องส่วนผสมของอาหารเอามากๆ ถ้าไม่มีฉลากบอกส่วนผสมก็จะค้นหาตรงนั้นเลยว่า เมนูนี้ทำมาจากอะไร แล้วก็กะปริมาณคาร์บเอา ถ้าจะหลีกเลี่ยงก็จะเป็นขนมไทยหรือเมนูที่กะคาร์บ (ปริมาณคาร์โบไฮเดรต) ยากๆ”
ด้านธนกฤต ผู้มีลูกสาวที่ต้องอยู่กับโรคเบาหวานชนิดที่ 1 เช่นเดียวกัน ก็เข้าสู่การปรับเปลี่ยนพฤติกรรมพื้นฐานกันชนิดที่ว่าปรับกันทั้งบ้าน คนในครอบครัวต่างลดการกินหวาน เพื่อไม่ให้ลูกสาวเสียเปรียบจากการไม่มีโอกาสได้กินของหวานเหมือนกับคนในครอบครัว และเพื่อไม่ให้เป็นการทำร้ายจิตใจของลูกสาว “เมื่อไรที่อนุญาตให้เขากิน เราจึงกินพร้อมกัน” ธนกฤตเล่า
ความอันตรายของโรคเบาหวานชนิดที่ 1 มักเกิดขึ้นในช่วงเวลาที่ปริมาณน้ำตาลในเลือดต่ำกว่า 70 มิลลิกรัมต่อเดซิลิตร สิ่งที่ตามมาคืออาการหิวโซ มึนงง เวียนศีรษะ ตาลาย ไม่มีเรี่ยวแรง ซึ่งอาจทำให้ผู้ป่วยเกิดชักหมดสติและเข้าสู่ภาวะโคม่า วิธีการรับมือคือการกินน้ำหวานและลูกอม ซึ่งต้องพกติดตัวเอาไว้ตลอดเวลา แม้กระทั่งบนหัวเตียงเพื่อให้หยิบมากินได้ทันทีหากมีสัญญาณเตือนว่า น้ำตาลกำลังตก
อย่างไรก็ตาม การรอให้อาการเริ่มแสดงออกอาจเสี่ยงต่อร่างกายมากเกินไป สิ่งที่จะช่วยส่งสัญญาณเตือนก่อนจะเข้าสู่ภาวะที่อันตรายคือ เทคโนโลยีอย่างเครื่องตรวจวัดระดับน้ำตาลในเลือด ซึ่งจะทำงานควบคู่กับอุปกรณ์สำหรับฉีดอินซูลินเข้าสู่ร่างกาย แน่นอนว่า เหล่านี้มี ‘ราคา’ ที่ต้องจ่าย
“เครื่องปั๊มอินซูลินที่ฉีดอินซูลินเข้าร่างกายตอนน้ำตาลในเลือดสูงมีราคาประมาณ 2-2.5 แสนบาทต่อเครื่อง เครื่องตรวจวัดระดับน้ำตาลในเลือดแบบต่อเนื่องหรือ CGM ชุดละ 2,500 บาท ซึ่งใน 1 เดือนต้องใช้ 4 ชุด รวม 1 หมื่นบาทต่อเดือน ยังไม่นับรวมชุดเข็ม ถ้าเป็นรายจ่ายต่อเดือนก็จะตกเดือนละประมาณ 4 หมื่นบาท” ธนกฤตเล่าพร้อมถอนหายใจ
“ผมยังคิดเลยว่า ถ้าลูกของผมเรียนจบไปแล้ว เขาจะต้องมีเงินเดือนเท่าไร ถึงจะครอบคลุมค่าใช้จ่ายสุขภาพของตัวเขาเองได้”
ส่วนวรมลผ่านการใช้อุปกรณ์ตรวจวัดค่าน้ำตาล ทั้งแบบดั้งเดิมที่ต้องเจาะเลือดปลายนิ้ว 4 ครั้งต่อวัน และแบบใหม่ที่ใช้เครื่อง CGM ตีราคาต้นทุนที่ต้องจ่ายเพื่ออยู่ร่วมกับโรคเบาหวานชนิดที่ 1 ราว 1.7-2 หมื่นบาทต่อเดือน หากเธอต้องรับภาระรายจ่ายนี้ ก็นับเป็นเงินที่มูลค่าสูงสำหรับนักศึกษาแพทย์ที่ยังไม่ได้เป็นมนุษย์เงินเดือน
ทั้งนี้ทั้งลูกสาวของธนกฤตและวรมล ใช้สิทธิบัตรทอง 30 บาทเข้ารับการรักษา จึงช่วยแบ่งเบาภาระค่าใช้จ่ายไปได้มาก โดยสำนักงานหลักประกันสุขภาพแห่งชาติ ได้บรรจุสิทธิประโยชน์สำหรับผู้ป่วยเบาหวานชนิดที่ 1 ที่ได้รับการวินิจฉัยว่า เป็นเบาหวานก่อนอายุ 30 ปี ให้บริการครอบคลุมในหลายด้าน รวมถึงนวัตกรรม เครื่อง CGM ตรวจวัดระดับน้ำตาลในเลือดแบบต่อเนื่อง โดยไม่ต้องเจาะปลายนิ้ว
สำหรับผู้ป่วยกลุ่มที่คุมน้ำตาลยากหรือน้ำตาลต่ำบ่อย การเรียนรู้ทักษะที่ช่วยฝึกผู้ป่วยและครอบครัวให้กะคาร์บและการอยู่ร่วมกับโรค รวมทั้งมีโรงพยาบาลในเครือข่ายกว่า 100 แห่งที่ผู้ป่วยสามารถใช้สิทธิดังกล่าวได้ โดยมีแพทย์เฉพาะทางคอยดูแลและติดตามผลผ่านระบบออนไลน์
“ตอนนี้เราใช้สิทธิบัตรทองช่วยได้เยอะมาก เพราะยาอินซูลินเบิกได้ฟรี ขณะที่ CGM ก็ซื้อได้ในราคาที่ถูกลงกล่องละประมาณ 5,000 บาท ซึ่งตอนนี้สิทธิบัตรทองให้เบิกได้ฟรีแล้ว และถ้าเข้าโครงการ T1DDAR CN ก็สามารถเบิกเซนเซอร์วัดค่าได้ฟรีครั้งละ 13 สัปดาห์ ช่วยลดค่าใช้จ่ายได้จากเดือนละเกือบ 2 หมื่นบาท เหลือเพียงหลักพันบาทเท่านั้น” วรมลระบุ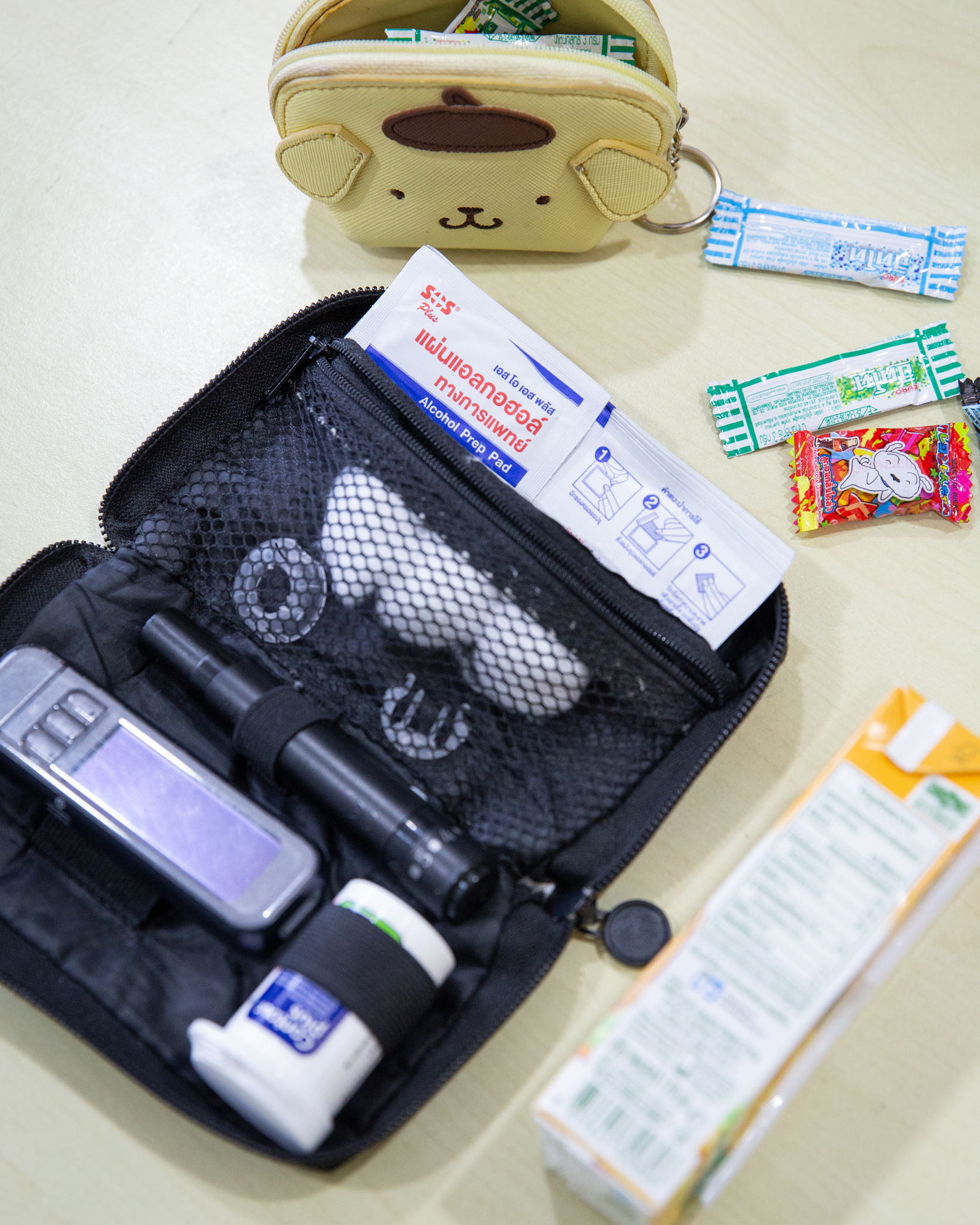
เช่นเดียวกันกับธนกฤตที่เล่าให้ฟังว่า บัตรทองช่วยแบ่งเบาภาระทางการเงินของเขาได้มาก ทั้งนี้เขายังมองว่า มีอุปกรณ์บางอย่างที่ยังไม่สามารถเบิกได้ภายใต้สิทธิบัตรทอง เช่น เครื่องปั๊มอินซูลิน ทำให้เขายังคงต้องเสียเงินกับการซื้ออุปกรณ์สูงอยู่
ธนกฤตมองเห็นว่า การเข้าถึงอุปกรณ์สำหรับดูแลผู้ป่วยโรคเบาหวานชนิดที่ 1 นั้นสำคัญ และสร้างความแตกต่างอย่างมากในด้านคุณภาพชีวิตระหว่างผู้ป่วยที่มีอุปกรณ์กับไม่มีอุปกรณ์
ขณะเดียวกันเขายังชี้ว่า รัฐยังต้องทำงานเชิงรุกเพื่อให้ครอบครัวที่ยังคงขาดโอกาสในการเข้าถึงสิทธิการรักษา เข้าถึงสิทธิเหมือนกับที่ลูกสาวของตนได้รับ เพื่อให้ชีวิตของพวกเขาดีขึ้น
ด้านวรมลเผยถึงความคาดหวังต่อรัฐในอนาคต เธออยากให้มีการสนับสนุนปั๊มอินซูลินซึ่งมีราคาหลักแสนบาทเพิ่มเติม และหลายคนยังคงเข้าไม่ถึง รวมถึงอยากให้ผู้ป่วยทุกคนเข้าถึงตัวยาอินซูลินสูตรที่ดีกว่านี้ในโรงพยาบาลขนาดเล็ก
“เพราะการฉีดยาวันละ 4 ครั้งควบคุมน้ำตาลได้ดีกว่าสูตรฉีดเช้า-เย็น และที่สำคัญไม่แพ้กันคือ เข้าถึงการเรียนรู้วิธีดูแลตนเองและได้ทบทวนสม่ำเสมอ ส่วนอุปกรณ์ตรวจน้ำตาลเป็นเพียงตัวช่วยหนึ่งเท่านั้น แต่ถ้าทุกคนเข้าถึง CGM ได้ก็จะช่วยเรื่องคุณภาพชีวิตและการดูแลตัวเองให้ดียิ่งขึ้นอีก เพราะ CGM ทำให้เราเห็นระดับน้ำตาลของตัวเองตลอดเวลา จึงเป็นกระจกสะท้อนให้เห็นว่า อาหารที่เรากินมีผลต่อน้ำตาลเราอย่างไรบ้าง” วรมลระบุ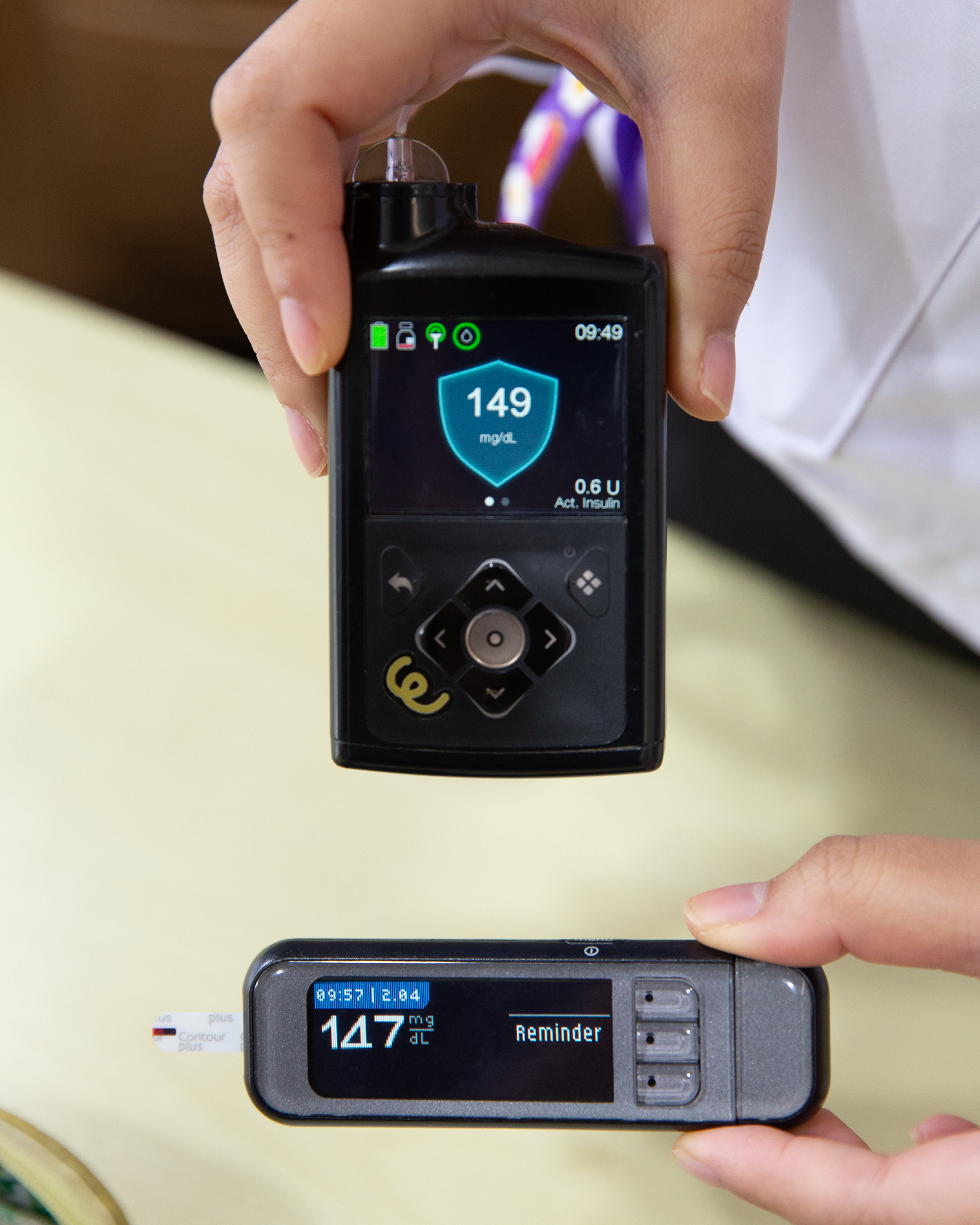
ชีวิตยังคงเดินหน้า ความใฝ่ฝันยังคงอยู่
การเริ่มต้นเดินทางไปพร้อมกับโรคเบาหวานชนิดที่ 1 อาจเต็มไปด้วยความวิตกกังวล ซึ่งไม่ใช่เรื่องผิดปกติ เนื่องจากน้อยคนนักที่จะทำความเข้าใจกับโรคต่างๆ ได้ โดยเฉพาะคนที่ดูแลตัวเองดีอยู่แล้วตั้งแต่ต้น
ทว่าในวันนี้เราอาจต้องปรับมุมมองกันเสียใหม่ว่า โรคเบาหวานชนิดที่ 1 ไม่ได้มีต้นทางมาจากการละทิ้งสุขภาพร่างกายของตัวเอง แต่เกิดขึ้นจากความผิดปกติในร่างกาย
“จากที่รีเสิร์ชดู คนที่เป็นเบาหวานชนิดที่ 1 ทั่วโลกดูแลตัวเองดีมาก สุขภาพแข็งแรง เป็นนักกีฬาด้วยซ้ำ เพราะเขาพัฒนาเรื่องการใช้ชีวิตมาตั้งแต่เด็ก
“ในฐานะผู้ปกครอง ผมว่าเราต้องให้ความเข้าใจลูกว่า เขาไม่ได้ต่างจากคนทั่วไป แค่ขาดฟังก์ชันบางอย่างในร่างกายซึ่งทดแทนได้ และให้กำลังใจว่า ในอนาคตเทคโนโลยีจะพัฒนาไปไกลกว่านี้” ธนกฤตพูดด้วยความหวัง
ในฐานะนักศึกษาแพทย์ที่ใกล้จะเข้าสู่เส้นชัยและโบยบินจากการศึกษาเข้าสู่การทำงานอย่างเต็มรูปแบบ วรมลเล่าว่า โรคเบาหวานชนิดที่ 1 ไม่เคยเป็นอุปสรรคสำหรับเส้นทางวิชาชีพแพทย์ ซึ่งเป็นความใฝ่ฝันของเธอแม้แต่น้อย หากรู้จักการจัดการตัวเองและจัดการให้เป็น เธอพูดด้วยน้ำเสียงมุ่งมั่นว่า “ในอนาคตหลังใช้ทุนครบตั้งใจจะเลือกเรียนต่อด้านอายุรศาสตร์ เพราะอยากเข้ามาดูแลผู้ป่วยโรคทั่วไปแบบที่เราเป็นอยู่นี้” และย้ำว่า เธอทำทุกอย่างได้แบบคนปกติ และใกล้ๆ นี้ก็มีแผนจะไปดำน้ำลึกด้วย
“อยากบอกว่า โรคนี้ไม่ได้เกิดจากทำตัวเอง อยากให้ทุกคนได้รับสิทธิการรักษาที่ดีที่สุด เพื่อให้มีคุณภาพชีวิตที่ดี ดูแลตัวเองให้ดีแล้วอยากทำอะไรก็ทำเลย โรคนี้ไม่ใช่ข้อห้ามในการทำตามความฝัน” วรมลกล่าวทิ้งท้าย














